В рубриката “Десетте най-големи постижения за общественото здраве“ Mediapool представя различни открития и достижения, които завинаги са променили светът, в който живеем. В първата публикация от поредицата представихме ваксините и отговорихме на въпроса защо те са жертва на собствения си успех. Сега на фокус е детското и майчино здравеопазване, което политици и институции декларират, че е техен основен приоритет. Така ли е обаче в действителност?
Намаляването на смъртността на майките и децата е един от безспорните успехи на здравеопазването през миналия век, а днес с развитието на здравните технологии медицината прави все по-смели стъпки, за да съхрани живота на родилките и техните бебета.
Раждането до началото на миналия век е било изключително рисково. Анализът на данните за майчината и детската смъртност в развитите държави (Швеция, Англия, Канада и други) са стряскащи - всяка година при раждане са умирали между 500 и 1000 жени на всеки 100 000, предимно от сепсис и кръвоизливи. Между 30 и 50 бебета на 1000 са умирали преди да се родят, като основни причини за това са различни инфекции, проблеми с кръвното налягане на майката и др. Сега феталната смъртност в тези държави е 2-4 случая на 1000.
В днешни дни същите тези държави отчитат намаляване на майчината смъртност с 99% - около 10 на всеки 100 000 раждания, с 89% е редуцирана смъртността сред новородените и с 93% са намалели случаите на починали деца до една година.
Няколко фактора допринасят за напредъка в майчиното и детското здравеопазване и те са свързани с постепенното развиване на здравната инфраструктура и увеличаване на достъпа до акушерски грижи по време на бременността, ранната диагностика, достъпа до болнични грижи при раждане, грижи за новороденото и жената след раждането.
По брой починали по време на бременността или в средродилния период майки българската статистика е съпоставима с останалите европейски страни. Не така обаче стои въпросът с детската смъртност в пренаталния период и към момента в България тя е между 2 и 3 пъти по-висока от средното за Европа. Детската смъртност е най-висока сред малцинствените групи и в селата заради по-ниска обща здравна култура и по-труден достъп до модерни здравни грижи.
Сега у нас детската смъртност е около 7.6 на 1000 живородени деца и целите на държавата е този показател да бъде намален до 2020 година на 6.8 на 1000 живородени. За сравнение средният за ЕС показател е 3.8 на 1000 живородени и страната ни е водеща по детска смъртност заедно с Румъния.
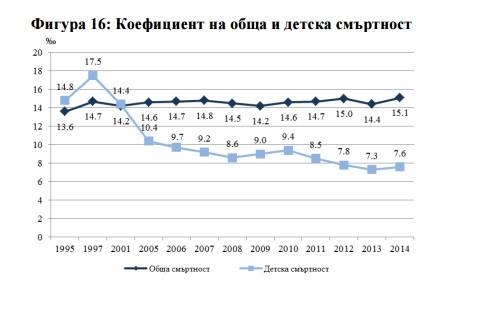
Автор графика: www.maternitycare-bg.org
Истината е че с и без целенасочени усилия детската смъртност у нас постоянно намалява заради все по-развиващата се медицинска помощ. Страната ни обаче има още доста какво да направи, за да се похвали с добре организирано майчино и детско здравеопазване.
Тънката граница между безплатното и платеното
По закон и на хартия държавата и здравната каса осигуряват не малко грижи за майките и децата с програмите си за детско и майчино здравеопазване, съобразени с препоръките на СЗО. Проследяването на бременността, раждането, прегледите и изследванията на децата са “безплатни“, т.е. поемат се от здравната каса и от държавата за неосигурените. Държавата финансира дори ин витро опити на двойки с репродуктивни проблеми. За всеки, който се е сблъсквал с българската здравна система е ясно обаче, че зад “безплатните“ покривани от касата медицински дейности стои едно голямо “но“, след което започват изключенията.
Въпреки декларираният ангажимент от страна на държавата да подобрява непрекъснато детското здравеопазване, все още много болници разчитат на дарения, за да осигурят жизнено важно оборудване като например различни кувьози и инфузионнни помпи. Вместо те да бъдат закупени със средства, предоставени от държавата, която е собственик на всички държавни болници, ежегодно ставаме свидетели на кампании като “Българската Коледа”, в рамките на които се събират средства за оборудване, което би трябвало да се осигурява приоритетно от бюджета.
Здравната каса плаща 580 лева на болниците за раждане, независимо дали е нормално или с цезарово сечение. В големите столични болници обаче родилките масово правят избор на екип, за да се води раждането им от лекарят, който следи бременността им – 900-950 лева. Отделно частните болници имат свои ценоразписи, според които раждането излиза между 1000 и 2000 лева, а преди време здравноосигурителен фонд обяви, че е платил рекордната фактура от 10 000 лева за раждане.
Естествено, ако жената е твърдо решена, може да се възползва от правото си на напълно безплатно раждане, разчитайки на грижите на дежурния в момента екип в избраната от нея болници и немалко жени го правят. За някои това е свързано с травма за цял живот и са убедени, че са получили грубо отношение и неглижиране заради това, че не си плащат, докато други имат късмет и получават адекватни помощ и грижа.
Все още обаче много бъдещи майки споделят, че “безплатното“ раждане буди у тях асоциации с влакче на ужасите и жените си плащат различни такси като застраховка срещу евентуални неприятни и стресиращи изживявания. Ето защо държавата има над какво да поработи, за да повиши услугите по проследяването на бременността и раждането.
Проследяването на бременността по здравна каса включва два или три ехографски прегледа за цялата бременност, в зависимост от нейното протичане, и изследвания, които според акушеро-гинеколози са напълно достатъчни за една нормално протичаща бременност. Биохимичен скрининг, който може да установи евентуални аномалии на плода обаче се извършва само на бременни над 30-годишна възраст.
Останалите консултации се изразяват в проформа прегледи с мерене на корема и теглото на родилката. Според специалисти те трябва да са по-практически ориентирани и да са под формата на беседи с акушерки, полезни съвети и подготовка за самото раждане. Тези функции сега са иззети от курсовете за бременни, които болниците организират и които понякога също са срещу заплащане.
Много често бременните жени имат затруднен достъп до медицинско обслужване, заради неравномерното разпределение на общопрактикуващи лекари и акушер-гинеколози в страната. Този проблем може да бъде преодолян, ако се въведе възможността нормално протичащите бременности да бъдат проследявани от акушерка, която да има право да извършва самостоятелни дейности и да получава заплащане от НЗОК. В повечето държави, в които тази възможност е въведена (САЩ, Англия) акушерките имат сключени договори с лекари, към които могат да препращат бременната жена при необходимост
Горе-долу така стоят нещата и с безплатното лечение на децата. За наистина безплатна консултация по здравна каса със специалист например се чака със седмици, а ако е водещ в своята област - с месеци. Затова родителите често прибягват до платени прегледи “на частно”.
До навършване на една година, детето има право на ежемесечни прегледи от общопрактикуващия лекар, както и неограничен достъп до специалист-педиатър. Всички останали прегледи и изследвания обаче са с лимит и за тях се налага да се чака.
Ако отглеждаш здраво дете, което не боледува, извън обичайните вирусни инфекции, финансираните с обществени средства програми може и да ти осигурят безплатно здравеопазване.
При децата с увреждания, нуждаещи се от специална рехабилитация обаче, често поеманото от държавата или касата не е достатъчно за пълноценното развитие на детето и родителите трябва сами да си поемат разходите за това.
Липсват достатъчно интегрирани услуги за майки с деца. Един от големите проблеми за цялата здравна система, който стои особено остро, когато става въпрос за болни деца е хаотичното лутане от едно място на друго, без човек да знае къде точно да отиде за своя конкретен проблем.
Детските лекари не достигат
Националната здравна карта показа недостиг на над 400 педиатри в страната, недостатъчни са и неонатолозите. Липсват детски специалисти и в редица други области като хирургия, ендокринология, хематология. Заради липсата на детски специалисти на много места в страната достъпът до специализирана помощ е силно затруднен, а в някои случаи се оказва и фатален.
Показателен е случай от началото на миналата година, когато осемгодишно дете с токсичен колит почина в болницата в Разград, тъй като тя не разполагала с детски хирург. Детето е препратено в една от малкото Клиники по детска хирургия във Варна, защото неспазването на медицинските стандарти може да доведе до сериозни последици за медицинския персонал. В подобни случаи лекарите имат право да действат в условията на крайна необходимост и да окажат спешна медицинска помощ на пациента, но това не променя факта, че липсват специалисти по специалности като детска хирургия, детска кардиология и ревматология, детска неврохирургия, което изключително много затруднява достъпа до специализирана медицинска помощ на нуждаещите се.
Лечението на деца е зле финансирано
Една от основните причини за липсата на детски специалисти е тежкият и зле платен труд.
Педиатричните клинични пътеки са едни от най-зле финансираните, поради което лечението на деца е губеща дейност за болниците. Затова и няма желаещи да специализират в детските специалности, нито пък инвеститори проявяват интерес да разкриват частни педиатрични болници, какъвто е случаят с доходоносните кардиология и онкология. Много от съществуващите частни болници изобщо не поддържат детски отделения. Някои от разкритите частни акушеро-гинекологични болници не поддържат необходимия екип от неонатолози и имат договори с големите държавни болници за транспортиране на майката и бебето по спешност, ако нещо се обърка при раждането.
Давайки заявка занапред да осигури по-доброто финансиране на майчиното и детското здравеопазване през миналата година Министерството на здравеопазването започна собствена програма за майчино и детско здравеопазавне, с която допълва сега поеманото от касата. Сред най-важните моменти в нея са разкриването на 28 областни центрове за обслужване на деца с хронични заболявания, пълно поемане на слуховия скрининг за новородени, обучение на педиарти за ранно откриване на аутизъм, и др.
Всички изброени проблеми обаче поставят въпроса възможно ли е майчиното и детско здравеопазване да са приоритет, ако не са финансирани адекватно и трудът на специалистите, на които са поверени тези грижи, също не е оценен подобаващо?
Държавата търпи критики и за консервативните и остарели методи на работа в някои болници. Все повече неправителствени и граждански организации развиват собствени мрежи и предлагат различни услуги за майки с деца и техният капацитет може да бъде използван за адаптирането на държавните услуги към реалните потребности.
Усилия за по-хуманни условия в болниците
Последният пример в тази посока е наръчника за грижи за недоносените деца, съдържащ ценни съвети към родителите – от практически указания какво да правят в ежедневната грижа, до това към кого да се обръщат в конкретни притеснителни за тях ситуации.
Неправителствени организации, обединени в Коалиция за майчино здравеопазване, в момента са ангажирани с редица каузи като това да редуцират лошите практики в болниците, свързани с грубо отношение към родилката, прилагане на остарели и рисковани похвати при раждането.
Те настояват например първият контакт между новородено и майката да залегне като задължителна практика в медицинските стандарти или протоколите за работа на отделенията, каквато е препоръката на СЗО. Сега близо 90 на сто от майките в страната са отделяни от новородените си непосредствено след раждането, а първият контакт между майката и бебето е с доказана роля за по-лесната адаптация на новороденото и успешното кърмене.

Автор графика: www.maternitycare-bg.org
Естествено тук не става въпрос за случаи, при които бебето има нужда от специални медицински грижи, изследвания или поставяне в кувьоз. Факт е обаче, че отношението и средата в родилните отделения има как да станат по-хуманни като доказателство за това са добрите практики, въведени от деситилетия в болници в Англия, Холандия, САЩ и други държави.
За разликата между аборт и раждане
Показателна в това отношение е позицията на държавата относно разликата между аборт и раждане. Наскоро тричленен състав на Върховния административен съд (ВАС) отмени текст от медицинския стандарт по акушерство и гинекология, според който родените преди 26-та гестационна седмица или под 800 грама бебета се водят "аборт". Със залагането на това изискване бяха завишени критериите за жизнеспособност на плода, която се явява разликата между аборт и раждане. Ако плодът, макар и жив, не покрива едно от тези условия, то тогава се поставя изискването да преживее поне три денонощия, за да се счита за жизнеспособен. Преди критериите предвиждаха плодът да тежи поне 600 грама и гестационна възраст от поне 22 гестационни седмици, за да се смята за живороден.
Освен заради чисто хуманния аспект на въпроса, тази граница е важна и заради начина, по който водим статистика за смъртността при раждане.
Дълги години България използва неадекватни за достиженията на медицинската наука критерии, по които се определя кога е налице аборт и раждане - съответно смърт на новородено). До януари 2009г. в родилните отделения в страната се прилагаше методология, според която плод с тегло по – малко от 1000 грама се приема за живородено бебе, ако е преживяло шестия ден от раждането си. Така всички бебета, които са тежали под 1 килограм и не са преживявали шестия ден от раждането си, са се считали за аборти и въобще не са влизали в статистиката за неонатална смъртност.
С напредването на технологиите в медицината в световен мащаб лекари се решават на все по-сложни интервенции и последващи грижи само и само да съхранят детския живот и този на майката. В Япония и САЩ например медици са успявали да спасят бебета, тежащи под 300 грама.
Естествено, рискът от увреждания при толкова недоносени бебета е много висок и морални и законови граници откъде трябва да започне спасяването на човешкия живот са необходими.
Ако законите ни поставят твърде ниско летвата, за да си осигурим комфорт, без да се съобразяваме със световния опит, то как ще бъдат насърчени усилията да се движим напред? Иначе български лекари и сега спасяват бебета тежащи само 500 грама, решават се на сложни вътреутробни операции, предприемат рисковани интервенции, за да спасят и майката и бебето, а не да избират между един от двата живота, както често се е постъпвало в миналото.
Все още обаче това са независими прояви на професионализъм и смелост от отделни екипи на отделни болници, а не плод на целеносочени усилия и подкрепа от страна на държавата.
* Мария Шаркова е външен автор на Mediapool.bg .Тя е адвокат, работещ в сферата на медицинското право и проблемите, свързани с управлението и функционирането на лечебните заведения. В момента специализира Обществено здраве и здравни политики по програма Фулбрайт–Хюбърт Хъмфри, в Emory University, САЩ и поддържа блог с авторски публикации.
За честна и независима журналистика
Ще се радваме, ако ни подкрепите, за да може и занапред да разчитате на независима, професионална и честна информационно - аналитична медия.
 2 коментара
2 коментара
Екипът на Mediapool Ви уведомява, че администраторите на форума ще премахват всички мнения, съдържащи нецензурни квалификации, обиди на расова, етническа или верска основа.
Редакцията не носи отговорност за мненията, качени в Mediapool.bg от потребителите.
Коментирането под статии изисква потребителят да спазва правилата за участие във форумите на Mediapool.bg
Прочетете нашите правила за участие във форумите.
За да коментирате, трябва да влезете в профила си. Ако нямате профил, можете да се регистрирате.





Какви детски лекари бе! В САЩи Западна Европа такива няма! Точка! От тях копираме всичко, особено моделите за ИЗТОЧВАНЕ на публични средства! Пари за детски лекари няма, защото същите пари трябва да се източват от търговците на лекарства и от частните болници! Сега частните болници са толкова на мода, колкото преди бяха ВЕИ-тата! А в частните болници се перат пари на политици, придобити от ПОДКУПИ! За да получават завинаги ЛЕСНИ пари, дял от държавната баница! За 10 години 3 пъти са вдигнати парите за здраве, БЕЗ видим резултат! Защото такава е СИСТЕМАТА!