В рубриката “Десетте най-големи постижения за общественото здраве“ Mediapool представя различни открития и достижения, които завинаги са променили светът, в който живеем. В предишните две публикации по темата ви представихме успехите на ваксините срещу заразните заболявания и темата за намаляването на майчината и детската смъртност. Днес се спираме на друг проблем, който обаче съвсем не е оставен в миналото и продължава да е водеща причина за смърт в много държави, включително и у нас– сърдечно-съдовите заболявания. През ХХ век сърдечно-съдовите заболявания постепенно се превръщат в епидемия и си “пробиват път” напред в класацията на водещите причини за смъртност сред населението, изпреварвайки инфекциозните болести. Напредъкът в борбата срещу сърдечните заболявания и мозъчните инсулти се смята за важно постижение на съвременното здравеопазване, но остава привилегия на развитите страни.
Сърдечно-съдовите заболявания са водеща причина за смъртност в световен мащаб. Докато развитите страни като САЩ и Великобритания бележат сериозен напредък в намаляването на смъртността от тези болести през последните години, то развиващите се страни, в това число и България срещат сериозни трудности за обръщането на тенденцията.
През двадесетте години на миналия век сърдечните заболявания са първата причина за смърт в САЩ, след 1938 г. инсултите заемат третото място. В Обединеното Кралство в средата на миналия век сърдечно-съдовите заболявания се сочат като причина за половината от смъртните случаи годишно.
Постепенно тези резултати започват да се подобряват, като в САЩ отчитат намаляване на стандартизираните показатели по смъртност от тези заболявания с 60%. Във Великобритания през 2009 година са отчели, че само 32% от смъртните случаи се дължат на сърдечно-съдови заболявания.
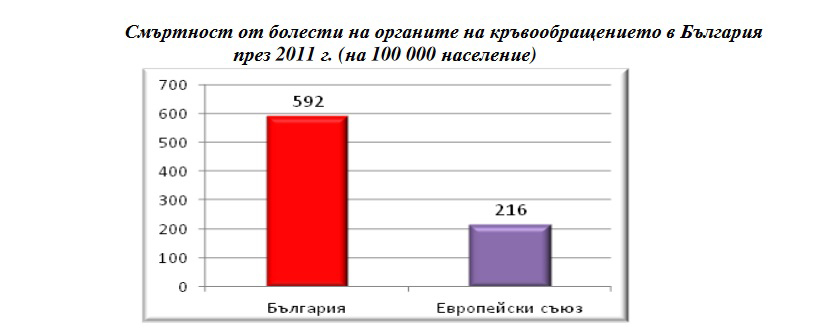
В България двама на всеки трима души умират от сърдечно-съдови заболявания - миокарден инфаркт, мозъчен инсулт, сърдечна недостатъчност.
С около 2-2.5 млн. души със сърдечно-съдови заболявания България е на първо място в ЕС и на трето в Европа по смъртност по този показател. Защо това е така? Много фактори оказват влияние като на първо място е нездравословният начин на живот, характерен за по-бедните държави – тютюнопушене, лошо хранене, неспортуване. Проблеми има също и при организацията на медицинската помощ, при която едни аспекти от лечението са силно подценени, а други - надценени.
Липсата на специалисти и неравномерното разпределение на лечебните заведения в страната, водят до драстични разлики в достъпа до медицинска помощ и съответно до лечението на сърдечно-съдови заболявания, а към момента няма ясна стратегия за справяне и с този проблем.
Изоставаме в лечението на инсулти
Водещи кардиолози у нас са на мнение, че по отношение на инфарктите страната ни има показатели, които отговарят на средноевропейските и всъщност високата обща смъртност от сърдечно-съдови заболявания се дължи на инсултите.
Доц. Васил Велчев, председател на Дружеството на кардиолозите в България коментира пред Mediapool, че по отношение на лечението на инфаркт страната ни единствено трябва да подобрява качеството на обучение на кардиолозите. По думите му обаче по отношение на инсултите изоставаме значително и нещата се размърдват едва в последните няколко месеца. с разработването на програма на Министерството на здравеопазването за лечение на остър инсулт.
“Лечението на инсулт е много скъпо и изисква сериозна логистика. Един инфаркт може да се лекува в рамките на първите 12 часа, а един инсулт - в рамките на първите 4 часа. Освен това пациенттът с инсулт често не е в състояние да потърси помощ за разлика от пациента с инфаркт. В България няма достатъчно подготвени центрове, които могат да окажат компетентно ендоваскуларно лечение на пациент с инсулт. Тоест на нас ни предстои да създадем мрежа за лечение на остър инсулт, подобно на тази за остър инфаркт, но тя ще бъде по-тежка, по-скъпа и ще иска много повече логистична подкрепа от страна на министерството“, коментира Велчев.
Проблемите със спешната помощ също са фактор, който пречи на своевременното лечение на инфаркти и инсулти. Приетите през тази година обеми и цени на медицинската помощ пък гарантират лечение на инсулти по модерния начин с тромболиза на много малък брой пациенти.

И хората, и държавата не полагат усилия за профилактика
Друг проблем у нас е профилактиката на сърдечно-съдовите заболявания. Велчев коментира, че профилактиката с лекарства у нас е сравнително добре организирана. “Има какво да се желае, но се работи много по въпроса, но това не е най-ефективната мярка. Най-ефективната мярка е намаляването на пушачите, следвана от намаляване на теглото, а тук удряме на камък“, посочи той.
Велчев посочи, че нацията ни е една от най-застаряващите, затлъстелите и неспортуващите в ЕС и физическата активност не се поощрява.
“Ако искаме да сме по-здрава нация, не можем да бъдем нация, която пие повече хапчета, трябва да сме нация която спортува повече, яде по-малко и изобщо се грижи за здравословното си състояние“, посочи той.
Кардиологът смята, че за да има успешна профилактика нещата опират както до лична мотивация на всеки пациент, така и до финансиране от държавата. “Като че ли и в двете има дефицит – както мотивация на хората да полагат грижи, за да са здрави, така и на държавата да влага средства в превенция, рехабилитация, масов спорт“, смята той.
Болничното лечение е фаворизирано
Велчев коментира още, че болничното лечение на сърдечно-съдовите заболявания е непропорционално развито спрямо доболничното. “България няма достатъчно добре развита доболнична помощ, няма болници за долекуване, а болничното лечение хипертрофира“, каза той. Тоест много пациенти, които не са за болница, но не могат да бъдат гледани вкъщи няма къде да отидат и има много болни, за които на личният лекар му е по-лесно да ги прати в болница отколкото да намери кой да ги изследва и лекува, без да ги откъсва от работа.
В случай, че пациентите, преживели инсулт или инфаркт нямат близки, които да се грижат за тях, реално няма услуги, които могат да им бъдат предложени. Много малко лечебни заведения предлагат медицинска помощ в областта на долекуването, защото я считат за нерентабилна и липсата на такива легла беше отчетена с Националната здравна карта. Рехабилитацията за тези пациенти също е ограничена и обикновено може да се ползва веднъж годишно, което е крайно недостатъчно. Наличието на регулативни стандарти, създават сериозни препятствия пред личните лекари да проследяват и контролират хроничните заболявания по адекватен начин.
За пет години болниците, с които НЗОК има сключени договори по кардиологични пътеки, се е увеличил с около 15 – от под 140 през 2010 година до 156 през 2015, сочи справка на касата, предоставена на Mediapool. Броят на сключените договори по отделните пътеки се е увеличил от 975 на 1555 за този период.
След като в края на 2010 година бяха поевтинени някои силно надценени клинични пътеки, разходите на касата за кардиология бележат съществен спад, но в последните две години заради новите болници и новите отделения в съществуващите болници те достигат предишните си нива. През 2010 година НЗОК е платила на болниците 184.7 млн. лева по кардиологични пътеки, като след намаляването на цените през следващата година този разход е 153.3 млн. лева. Още през 2012 година обаче разходите тръгват отново нагоре, достигайки почти 170 млн. лева, а през следващите три години – 2013, 2014 и 2015 година НЗОК плаща около 200 млн. лева по кардиологични пътеки.
Според изготвената от ресорното министерство здравна карта страната ни разполага с повече ангиографи и лаборатории за инвазивна диагностика от необходимото. При необходими 23 ангиографа, в момента страната ни разполага със 71.
В същото време на лекари специалисти по кардиология в извънболничната помощ НЗОК е платила през миналата година 16.8 млн. лева за 886 082 прегледа. За диспансерни прегледи на хора със сърдечно-съдови заболявания при личните лекари и специалисти през миналата година касата е платила 10.8 млн. лева като по това перо разходът е нараснал двойно през последните пет години.

Страната ни се лута между работещи и неработещи мерки
Множество проучвания доказват, че има няколко фактора, които спомагат за намаляването на сърдечно-съдовите заболявания и които следва да са част от стратегията на всяка държава за справяне с този обществено здравен проблем.
Безспорно борбата с тютюнопушенето е една от тях. Различните държави провеждат разнообразни политики в областта на борбата с този вреден навик като увеличаване на акцизи/данъци върху тютюневи изделия; забрана на реклами, промотиращи цигари; поставяне на различни надписи и снимки върху опаковките от цигари; забрана за тютюнопушене на обществени места.
България не изостава от тези тенденции и от няколко години, въпреки периодичните спорове и съпротива, е забранено пушенето на обществени места. Съвсем от скоро ще бъдат въведени и стряскащите снимки, показващи нагледно вредата от пушенето. До момента обаче няма информация за това дали мерките са довели до намаляване броя на пушачите, което е крайната цел.
Взаимствайки от опита на други страни, здравният министър Петър Москов предложи въвеждането на данък върху вредните храни, но заради противоречия в кабинета по този въпрос и силния отпор на бизнеса, тази мярка бързо беше забравена.
Навременната диагностика, терапия и контрол на високото кръвно налягане и холестерола са друг ключов фактор в борбата със сърдечно-съдовите заболявания. Разговорът за профилактиката у нас обаче се свежда само до това как да се увеличи броят на хората, преминали през профилактичен преглед годишно, като се предлага най-лесния, но и най-неефективен начин - наказанието. Например в Англия лекарите разполагат с бюджет, който им се предоставя от държавата и с който плащат за хоспитализациите на пациентите си в болници извън спешните състояния. В случай, че лекарите не контролират адекватно хронични болести като диабет, хипертония, исхемична болести на сърцето и др. и се наложи пациентът да бъде лекуван в болница, те трябва да похарчат от този бюджет за това лечение. Колкото по-здрави са пациентите им, толкова по-малко джипитата ще харчат от тези пари и те могат да бъдат спестени и инвестирани в практиката им на края на годината.
По идея на здравното министерство от този месец НЗОК ще плаща напълно поне едно лекарство за лечение на хипертония.
Няколко съвсем елементарни изчисления обаче показват, че тази мярка ще доведе до увеличение на разходите на НЗОК за лекарства, които са достъпни и евтини и към момента. Повечето от тези медикаменти са на цени между 2 и 10 лева, като НЗОК и сега реимбурсира част от тях, т.е тези лекарства са достатъчно достъпни.
По данни на НЗОК тя ще трябва да поеме допълнителен разход от 6-7 млн. лева и това ще осигури напълно безплатни лекарства на 300 000 хипертоници.
В същото време липсва национална стратегия за борба с тези заболявания и намаляване на рисковите фактори за тяхното развитие. Подобни стратегии са създадени в редица държави и са доказали своя успех. Например в Обединеното кралство е разработен специален план съвместно с Националната здравна система (NHS) и различни професионални организации, дружества, университети и други институции. В САЩ функционират различни програми и инициативи, свързани с борбата срещу рисковите фактори за развитие на сърдечно-съдови заболявания.
Съвсем скоро в Щата на Ню Йорк задължиха ресторантите да поставят предупредителен знак в менютата си върху всяко ястие, съдържащо голямо количество сол. В национален мащаб работи инициативата “Здравословен избор”, която стимулира консумацията на здравословни храни в училищата. Тази програма дори завежда известни главни готвачи на място в училищните кухни, за да направят здравословната храна вкусна и привлекателна за малките. В рамките на инициативата “Един милион здрави сърца” пък всяка година се награждават 18 практики, болници и здравни системи, които са успели да постигнат контрол на високото кръвно налягане при 70% от пациентите си.
Адекватните здравни полити ки в областта на борбата срещу сърдечно-съдовите заболявания са една от най-сериозните инвестиции в областта на общественото здраве. Намаляване на броя на страдащите от тези болести ще спести много средства, свързани с лечението на остри състояния, ще намали броя на инвалидизираните пациенти, както и тежестта върху техните семейства. Колкото по-навреме се интервенира в тази област, толкова по-малко ресурси ще бъдат похарчени за лечение на усложнения и преодоляване на последствията от съдови инциденти.
* Мария Шаркова е външен автор на Mediapool.bg .Тя е адвокат, работещ в сферата на медицинското право и проблемите, свързани с управлението и функционирането на лечебните заведения. В момента специализира Обществено здраве и здравни политики по програма Фулбрайт–Хюбърт Хъмфри, в Emory University, САЩ и поддържа блог с авторски публикации.
За честна и независима журналистика
Ще се радваме, ако ни подкрепите, за да може и занапред да разчитате на независима, професионална и честна информационно - аналитична медия.
 0 коментара
0 коментара
Екипът на Mediapool Ви уведомява, че администраторите на форума ще премахват всички мнения, съдържащи нецензурни квалификации, обиди на расова, етническа или верска основа.
Редакцията не носи отговорност за мненията, качени в Mediapool.bg от потребителите.
Коментирането под статии изисква потребителят да спазва правилата за участие във форумите на Mediapool.bg
Прочетете нашите правила за участие във форумите.
За да коментирате, трябва да влезете в профила си. Ако нямате профил, можете да се регистрирате.