Здравеопазването в България продължава да е организирано по неефективен начин – много болници и хоспитализации и високи разходи за тях и слабо развита профилактика и извънболнична помощ, а поради това – ниска продължителност на живота и висока смъртност от предотвратими заболявания.
Смъртността от предотвратими болести у нас бавно намалява, но остава висока за ЕС. Разходите за здравеопазване също растат, но остават ниски на фона на останалите страни и натоварват все повече джоба на хората, като правят здравеопазването недостъпно за хората с ниски доходи. Освен това разходите потъват в неефективно структурираната система. Отлаганите и недовършени реформи пък не позволяват балансирането на тези диспропорции. Това са изводите от разпространения днес от Европейската комисия (ЕК) доклад за състоянието на здравеопазването в ЕС за 2019 г.
Българите живеят нездравословно и умират рано
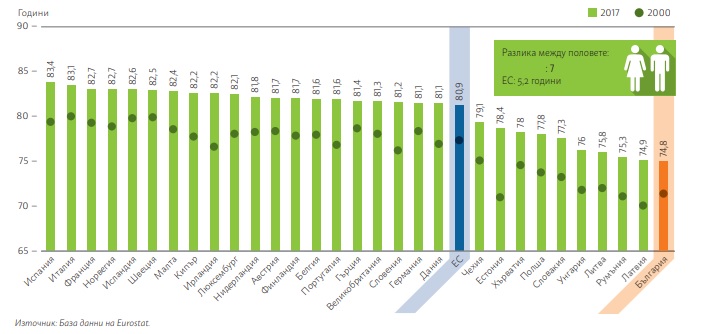
Макар че средната продължителност на живота в България се е увеличила от 71.6 години през 2000 г. на 74.8 години през 2017 г., тя е най-ниската в ЕС.
По-голямото нарастване на продължителността на живота в други държави — членки на ЕС увеличава разликата между България и средната стойност за ЕС, която се е повишила за същия период от 77.3 на 80.9 г. Болестите на органите на кръвообръщението и онкологичните заболявания са основните причини за умиране, като съществуват значителни различия в здравното състояние според пола, региона и образованието. Въпреки че Латвия, Естония и Румъния са регистрирали по-кратка средна продължителност на живота през 2000 г., увеличението в тези държави изпреварва това в България.
Неравенствата в очакваната средна продължителност на живота според образователното равнище са значителни. Мъжете с ниско образование на възраст 30 години живеят средно с 6,9 години по-малко от тези с висше образование, макар че тази разлика е по-малка от средната стойност за ЕС от 7.6 години. При жените разликата е по-слабо изразена — 4.5 години, но малко по-голяма от средната за ЕС от 4.1 години. Тази разлика в продължителността на живота може да се обясни отчасти с различната експозиция на рискови фактори, като например употреба на тютюн и нездравословно хранене.
Делът на умиранията дължащи се на поведенчески рискови фактори се оценява на 51 % от всички смъртни случаи в България, спрямо 39 % в целия ЕС. Рисковете, свързани с хранителния режим, включително ниската консумация на плодове и зеленчуци и високата консумация на захар и сол, имат определена роля за 33 % от всички смъртни случаи през 2017 г., което е най-високият дял в ЕС и надвишава почти двойно средната стойност за ЕС (18 %). Тютюнопушенето (включително активното и пасивното пушене) е допринесло за приблизително 21 % от всички смъртни случаи, докато около 5 % се дължат на употребата на алкохол, а 4 % — на ниската физическа активност.
Инсултът е водеща причина за смърт
Сърдечно-съдовите заболявания са водещата причина за смърт в България. На болестите на органите на кръвообръщението се дължат най-висок брой умирания в България с над 1100 на 100 000 души за 2016 г. (около три пъти повече от средната стойност за ЕС, която е 360 на 100 000). На инсулти се дължат 300 от тях (в сравнение с 80 средно за ЕС). Всъщност инсултът е бил причина за около една пета от всички смъртни случаи. За разлика от това, смъртността от исхемична болест на сърцето — втората най-често срещана причина за смърт, е намаляла повече от наполовина от 2000 г. насам. Спадът е по-изразен при жените, отколкото при мъжете, и отчасти се дължи на намаляването на някои поведенчески рискови фактори, както и на подобрената ранна диагностика и лечение (като например безплатни годишни медицински прегледи за сърдечно-съдови заболявания) и увеличената употреба на лекарства за хипертония.
Ниска преживяемост от онкологични заболявания
Ракът на белите дробове е най-честата причина за смърт от онкологични заболявания, като смъртността се е увеличила с близо 12 % от 2000 г. насам, което отчасти е отражение на последиците от тютюнопушенето. През последните години е нараснала и смъртността от други видове онкологични заболявания, по-специално от рак на дебелото черво и на гърдата.
Ниските равнища на преживяемост от онкологични заболявания будят безпокойство, се посочва в доклада. Въпреки че като цяло през 2016 г. смъртността от онкологични заболявания в България е под средното равнище за ЕС, има възможност за подобрение на ранната диагностика и лечение. Скринингът за рак на гърдата, който трябва да се провежда на всеки две години за жените над 50-годишна възраст, е въведен през 2011 г. в допълнение към годишния медицински преглед при личния лекар.
Равнищата на скрининга се повишават бързо, но продължават да бъдат ниски в сравнение с други държави — членки на ЕС. През 2016 г. половината от жените в селските райони са съобщили, че не им е направен преглед за рак на гърдата, в сравнение с 24 % в градовете.
Петгодишните коефициенти на преживяемост от рак на гърдата, простатата и от колоректален рак се повишават, но продължават да бъдат по-ниски от средните за ЕС.

Висока предотвратима смъртност
През 2016 г. равнището на предотвратимата смъртност в България достига 232 на 100 000 души население, което е значително по-високо от средното за ЕС от 161 души. Освен ракът на белите дробове, който обуславя 16 % от предотвратимата смъртност, инсултът, исхемичната болест на сърцето и хипертонията, взети заедно, са допринесли за 41 % от всички предотвратими смъртни случаи.
Тези състояния също така са основни фактори за предотвратимата чрез добро лечение смъртност. Въпреки че тази смъртност е намаляла значително от 2000 г. насам, през 2016 г. тя достига 194 смъртни случая на 100 000 души население, което е четвъртото най-високо равнище в ЕС.
Частните болници са се увеличили 6 пъти, хоспитализациите в тях – 78 пъти
Въпреки целите на политиката за укрепване на първичната и специализираната извънболнична помощ, болничната помощ продължава да нараства. Броят на хоспитализациите в България е значително по-голям от този в останалите страни от ЕС.
Това се дължи основно на разрастването на частния сектор: за разлика от броя на публичните болници и леглата в тях, които през периода 2010—2016 г. значително намаляват съответно с 16,7 % и 32,6 %, броят на частните болници се увеличава шест пъти, а броят на леглата — 36 пъти през същия период. Като цяло увеличението в броя на болничните легла от 2005 г. насам показва тенденция, обратна на тази в други държави от ЕС. От друга страна, през същия период броят на хоспитализациите в публичните болници в действителност намалява 1.7 пъти, но този на хоспитализациите в частни лечебни заведения се увеличава 78 пъти. Същевременно високите равнища на задлъжнялост на публичните болници са траен проблем, към който често се подхожда чрез палиативни мерки, като например периодично покриване на дълговете, който все още не е разрешен, посочва докладът.
През 2015 г. България има най-голям брой на хоспитализации поради сърдечна недостатъчност, диабет и астма измежду всички държави от ЕС. Това са заболявания, които могат да бъдат лекувани ефективно в амбулаторни условия и безспорно показват, че се разчита до голяма степен на болничната помощ.
Реформите се отлагат
Прекомерното използване на болнична помощ се корени в много фактори и е било предмет на няколко политически инициативи, не всички от които са били успешно приведени в изпълнение.
"Данните сочат, че ефикасността на здравните услуги в България е ниска и подобряването на качеството на грижите е бавно. Освен това много високите равнища на хоспитализации в България отчасти се дължат на слабото развитие на профилактични здравни услуги и на първичната медицинска помощ. По-конкретно, в Националната здравна стратегия е оценено, че около 20 % от болничните процедури биха могли да се прилагат в извънболничната помощ, докато 10 % от хоспитализациите биха могли да се избегнат напълно, ако е налице по-добра извънболнична помощ. Усилията за заменяне на ориентирания към болничната помощ модел на предоставяне на здравните услуги често биват отлагани", посочва докладът.

Личните лекари са малко
Като проблем докладът отчита и малкият брой общопрактикуващи лекари, което влошава достъпността до здравна помощ. В България броят на лекарите е относително голям, като се доближава до равнището в Германия, но осигуреността с медицински сестри е втората най-ниска в ЕС след Гърция. През 2016 г. едва 15,5 % от лекарите са общопрактикуващи (ОПЛ), което е много под средното равнище за ЕС от 27.3 %.
Финансовата достъпност се влошава
Докладът отчита, че финансовата достъпност на здравеопазването продължава да се влошава. Особено по отношение на лекарствените продукти.
Разходите за здравеопазване са се увеличили значително, но тяхното равнище продължава да е сред най-ниските в ЕС. През 2017 г. България е изразходвала 1311 евро на глава от населението (коригирани с разликите в покупателната способност) за здравеопазване, което е четвъртото най-ниско равнище в ЕС. През периода 2005—2017 г. разходите за здравеопазване на глава от населението са се увеличили повече от двойно с 5.3 %
На публичното финансиране се падат 52,1 % от общите разходи за здравеопазване през 2017 г., което е второто най-ниско равнище в ЕС след Кипър. Това е и най-ниското равнище, отчетено за България, след въвеждането на социалното здравно осигуряване през 1998 г.
При стойност от 46.6 % България отчита най-висок дял на директните плащания от пациенти в ЕС през 2017 г., почти три пъти по-висок от средния за ЕС. Лекарствените продукти и медицинските изделия формират голяма част от директните плащания от пациентите, следвани от извънболничната и болничната помощ . Като цяло директните плащания от пациентите за медицинска помощ, с изключение на дългосрочните грижи, представляват 6.3 % от крайното потребление на домакинствата в България, което е най-големият дял сред държавите от ЕС през 2017 г.

Въпреки намаляващото равнище на заявените неудовлетворени потребности през последните години, данните показват, че през 2017 г. 32.6 % от българите са изпитали затруднения, а 54.8 % са съобщили за известни затруднения при получаването на лекарства. Сред домакинствата с ниски доходи делът на хората, които са съобщили за затруднения, е сред най-високите регистрирани в ЕС — 57.9 % са съобщили за сериозни затруднения, а 39.2 % — за известни затруднения. Този дял е още по-висок по отношение на денталната помощ.
Един на всеки седем българи е здравно неосигурен
Докладът отчита още, че значителен дял от населението е неосигурено. Последните оценки на Министерството на финансите сочат, че през 2017 г. общо 719 000 души (10.2 % от населението) са здравно неосигурени (Министерство на финансите, 2018 г.), въпреки че според НЗОК делът на гражданите, които не са обхванати от социалното здравно осигуряване, вероятно е около 14 % (при отчитане на онези, които живеят в чужбина постоянно.
Ключови думи
За честна и независима журналистика
Ще се радваме, ако ни подкрепите, за да може и занапред да разчитате на независима, професионална и честна информационно - аналитична медия.
 7 коментара
7 коментара
Екипът на Mediapool Ви уведомява, че администраторите на форума ще премахват всички мнения, съдържащи нецензурни квалификации, обиди на расова, етническа или верска основа.
Редакцията не носи отговорност за мненията, качени в Mediapool.bg от потребителите.
Коментирането под статии изисква потребителят да спазва правилата за участие във форумите на Mediapool.bg
Прочетете нашите правила за участие във форумите.
За да коментирате, трябва да влезете в профила си. Ако нямате профил, можете да се регистрирате.




Ама па сме най-големите тарикати!
Абсолютно манипулативна статия.С малки и размазани букви се вижда че това е в период и 2010 до 2014 година и е от Лондноско училище за хигиена и тропическа медицина.Като станеме тропици може и да е вярно.Хахаха
коментар 1 . Не пиши глупости и лъжи. Р Русия здравна каса няма.
Навремето лечението беше без здравна каса и безплатно. Народът гласува за капитализъм, т.е. да си плаща. Сега реве - скъпо ми е. " Не е народ а мърша. Казвам туй и ще свърша" П.Р.Славейков
Не бе, не е верно! Според ВВелев сме здрави като коне, но сме хитри като лисугери. Скъсваме се да си взимаме фалшиви болнични, да тичаме като хрътки до Гърция и да се печем там като гущери.Живеем с орлите, но сме безотговорни като кукувици и не мислим за печалбите на техните фирми. Влачим се като костенурки към работните си места и излитаме като ястреби оттам в края на деня. Ние не сме хора,бе.
Че за роби кво повече поне си живуркат пред телевизор
Такъв модел на здравеопазване в ЕС не същесвува никъде другаде освен в България. Извън ЕС го има - в РФ. И резултатите са аналогични.